Острый лимфобластный лейкоз (ОЛЛ) — быстро развивающееся злокачественное заболевание кроветворной системы.
ОЛЛ характеризуется аномальным размножением лимфобластов — тех незрелых (бластных) клеток костного мозга, которые должны были бы при созревании превратиться в лимфоциты. В среднем в год диагностируется около 3000 новых случаев острого лимфобластного лейкоза: 1500 случаев у детей и 1500 случаев у взрослых. Заболеваемость составляет 1,3 случая на 100 000 населения.
Болезнь начинает развиваться, когда в какой-то из клеток возникает генетическая «поломка», ведущая к потере контроля над клеточным делением. В результате и этот лимфобласт, и все его потомки не созревают в функциональные клетки, а только безудержно делятся, заполняя собой костный мозг и мешая нормальному кроветворению. После эти клетки выходят за границы костного мозга, таким образом могут циркулировать в крови и в других органах, тканях. Количество нормальных клеток крови снижается, и возникают симптомы болезни. Прежде всего они связаны с дефицитом нормальных клеток крови: возникает анемия из-за недостатка эритроцитов, кровотечения и кровоизлияния из-за недостатка тромбоцитов, инфекции из-за недостатка нормальных зрелых лейкоцитов (нейтрофилов и лимфоцитов). Также нередко наблюдаются увеличение лимфоузлов, увеличение печени и/или селезенки, боли в костях и так далее.
Необычная особенность ОЛЛ заключается в том, что это заболевание наиболее характерно для детского возраста (максимальный пик заболеваемости — в возрасте примерно от 2 до 6 лет). ОЛЛ составляет 25-30% всех случаев онкозаболеваний у детей.
К счастью, в этом возрасте острый лимфобластный лейкоз в большинстве случаев очень хорошо лечится: при соблюдении современных протоколов лечения около 90 % пациентов живы через 5 лет после подтверждения диагноза, причем для подавляющего большинства этих детей речь идет о стойкой ремиссии, фактически равносильной полному выздоровлению.
При этом, примерно 40% всех случаев ОЛЛ диагностируются у взрослых.
Чаще этот диагноз устанавливается совсем молодым взрослым (примерно до 25 лет), есть также небольшой пик заболеваемости в пожилом возрасте. Однако, заболеть можно в любом возрасте. Современные протоколы терапии в подавляющем большинстве случаев позволяют достичь ремиссии и у взрослых пациентов, однако сохранение этой ремиссии в течение продолжительного времени может быть более сложной задачей, чем у детей, и лишь у 50% взрослых в настоящее время удается достигнуть полного выздоровления.
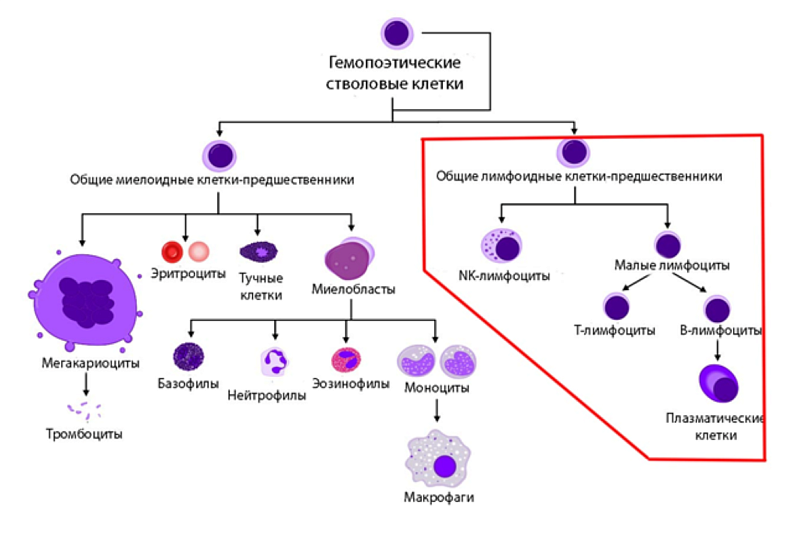
При подозрении на ОЛЛ обязательно проводят исследование костного мозга. Оно позволяет не только подтвердить диагноз (обычно при этом заболевании в костном мозге содержится не менее 20 % бластов), но и выяснить более детальные характеристики болезни, которые нужны для назначения оптимальной терапии. Для этого применяется не только обычное микроскопическое исследование клеток, но и цитохимический анализ, и иммунофенотипирование, и генетические (цитогенетические и молекулярно-генетические) исследования опухолевых клеток (бластов). Так, в ходе иммунофенотипирования бластных клеток принципиально важно определить, предшественниками каких именно клеток являются опухолевые бласты — В- или Т-лимфоцитов. Примерно в 80 % случаев это предшественники В-лимфоцитов, и лейкоз тогда называют В-линейным (В-ОЛЛ), в остальных случаях — Т-линейным (Т-ОЛЛ). Линейность важно определить, так как от этого может зависеть выбор терапии. Также очень важны некоторые генетические особенности: например, если при ОЛЛ обнаруживается филадельфийская хромосома (транслокация, при которой происходит перенос участка хромосомы 9 на хромосому 22), которая характерна для хронического миелоидного лейкоза, но порой встречается и при В-ОЛЛ, особенно у взрослых пациентов старше 55 лет), то это также существенно влияет на выбор терапии.
В разных странах существуют различные протоколы лечения ОЛЛ, имеющие сравнимую эффективность, так как в основном в них включают одинаковые препараты, но различные режимы введения. Все они основаны на применении многокомпонентной химиотерапии, проводимой в несколько этапов. Первый этап химиотерапии направлен на достижение клинико-гематологической ремиссии, при которой морфологически в костном мозге остается не более 5 % бластных клеток, как в здоровом костном мозге. Этот этап носит название индукции. У подавляющего большинства пациентов после индукции удается достичь ремиссии, то есть нормализации показателей костного мозга. Если же нет, то речь идет о рефрактерном течении лейкоза. Необходима смена терапии и рассмотрение возможности трансплантации костного мозга.
После этапа индукции проводятся следующие этапы терапии, которые призваны закрепить ремиссию и максимально снизить число оставшихся опухолевых клеток в организме, то есть избавиться от минимальной остаточной болезни. Обычно выделяют этап терапии консолидации и затем длительный этап низкоинтенсивной поддерживающей терапии, которая проводится в амбулаторных условиях в течение 2-х лет. В рамках распространенного в России протокола «ОЛЛ-2016» вся программа лечения занимает около двух с половиной лет, из которых два года — это именно поддерживающая терапия.
При ОЛЛ болезнь может поражать не только кровь и костный мозг, но и другие органы. Так, опухолевые клетки иногда проникают в центральную нервную систему. Это проявление болезни называют нейролейкемией, и в ходе терапии обязательно выполняют меры для профилактики или лечения этого процесса.
К сожалению, при ОЛЛ может возникнуть такая ситуация, когда стандартной химиотерапии недостаточно — болезнь может рецидивировать или стать резистентной к терапии. Кроме того, с самого начала конкретный вариант болезни может быть связан с высоким риском рецидива (возврата болезни). В таких случаях рассматривают возможность трансплантации костного мозга, но для ее успеха очень важно достичь полной ремиссии до момента трансплантации. В таких случаях могут применяться дополнительные лекарства или методы лечения. При В-ОЛЛ это могут быть препараты иммунной терапии (блинатумомаб), таргетной терапии (инотузумаб озогамицин, венетоклакс, иматиниб и другие) или CAR-T-клеточная терапия. При Т-ОЛЛ доступных вариантов пока меньше, но также есть определенные рекомендуемые препараты, такие как неларабин.
Как уже говорилось, у взрослых результаты лечения ОЛЛ хуже, чем у детей, однако они постоянно улучшаются, и до половины заболевших (а среди молодых — больше половины) могут рассчитывать на долгую устойчивую ремиссию. Прогноз сильно зависит от возраста, сопутствующих заболеваний, конкретного варианта ОЛЛ, включая молекулярные особенности болезни, и других факторов.
Еще буквально 70 лет назад, все пациенты с таким заболеванием погибали, потому что методов борьбы не было. Сейчас успехи терапии позволяют вылечиться большей половине пациентов с ОЛЛ. Но наука не стоит на месте и, возможно, в скором времени будет разработана терапия, которая позволит вылечить всех пациентов с таким заболеванием.